Tag: ศัลยแพทย์

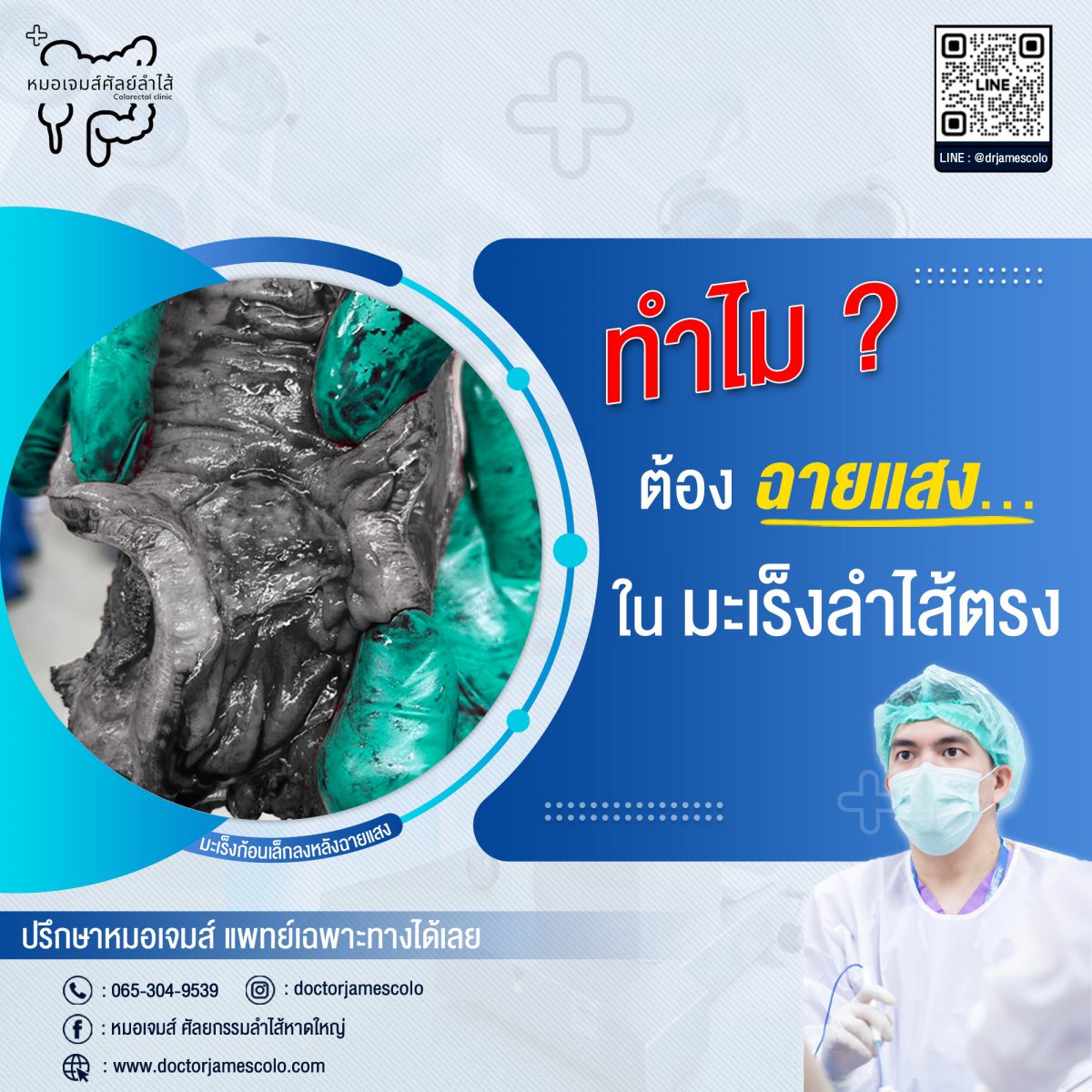
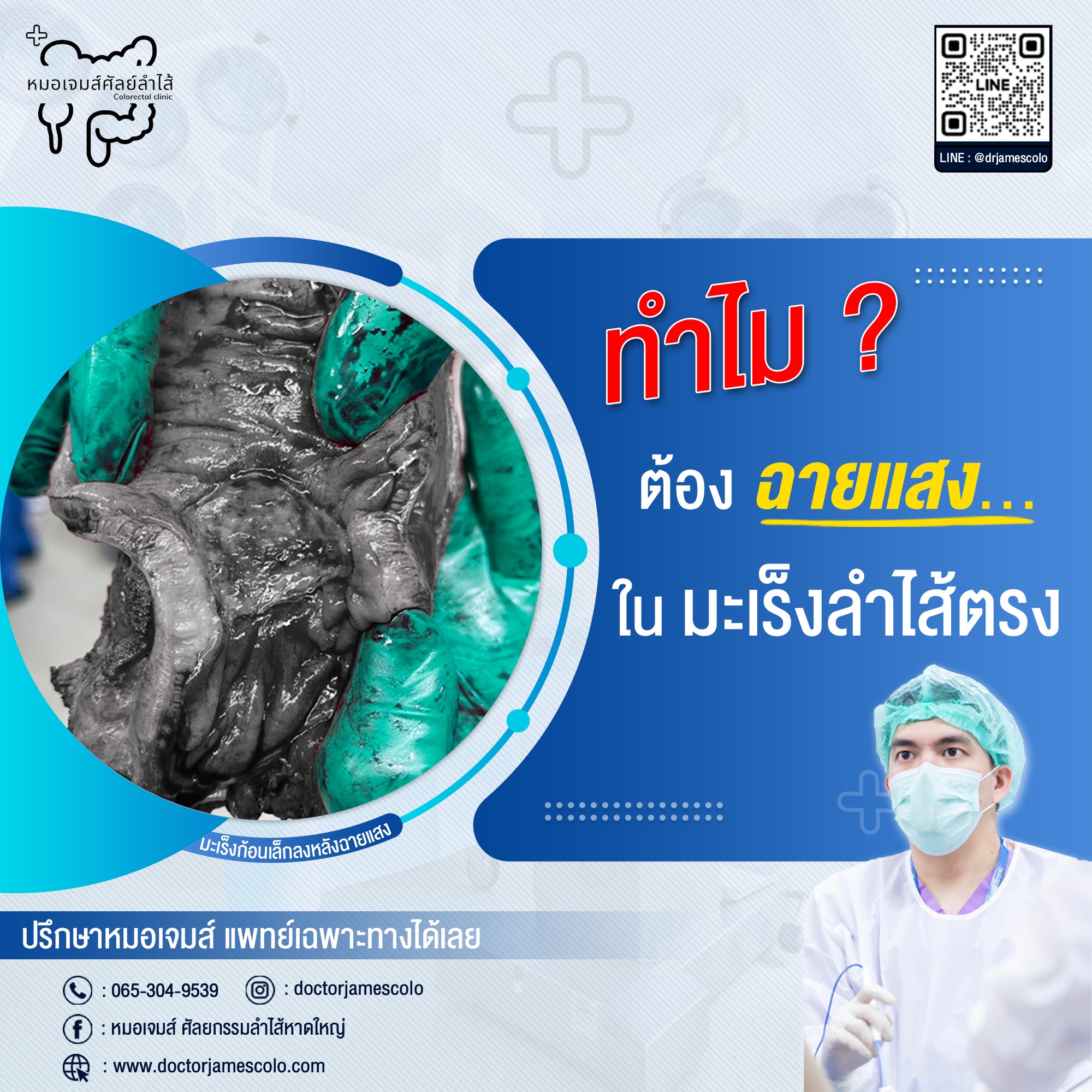
การฉายแสง…จำเป็นแค่ไหน? ในมะเร็งลำไส้ตรง
การฉายแสง…จำเป็นแค่ไหน? ในมะเร็งลำไส้ตรง
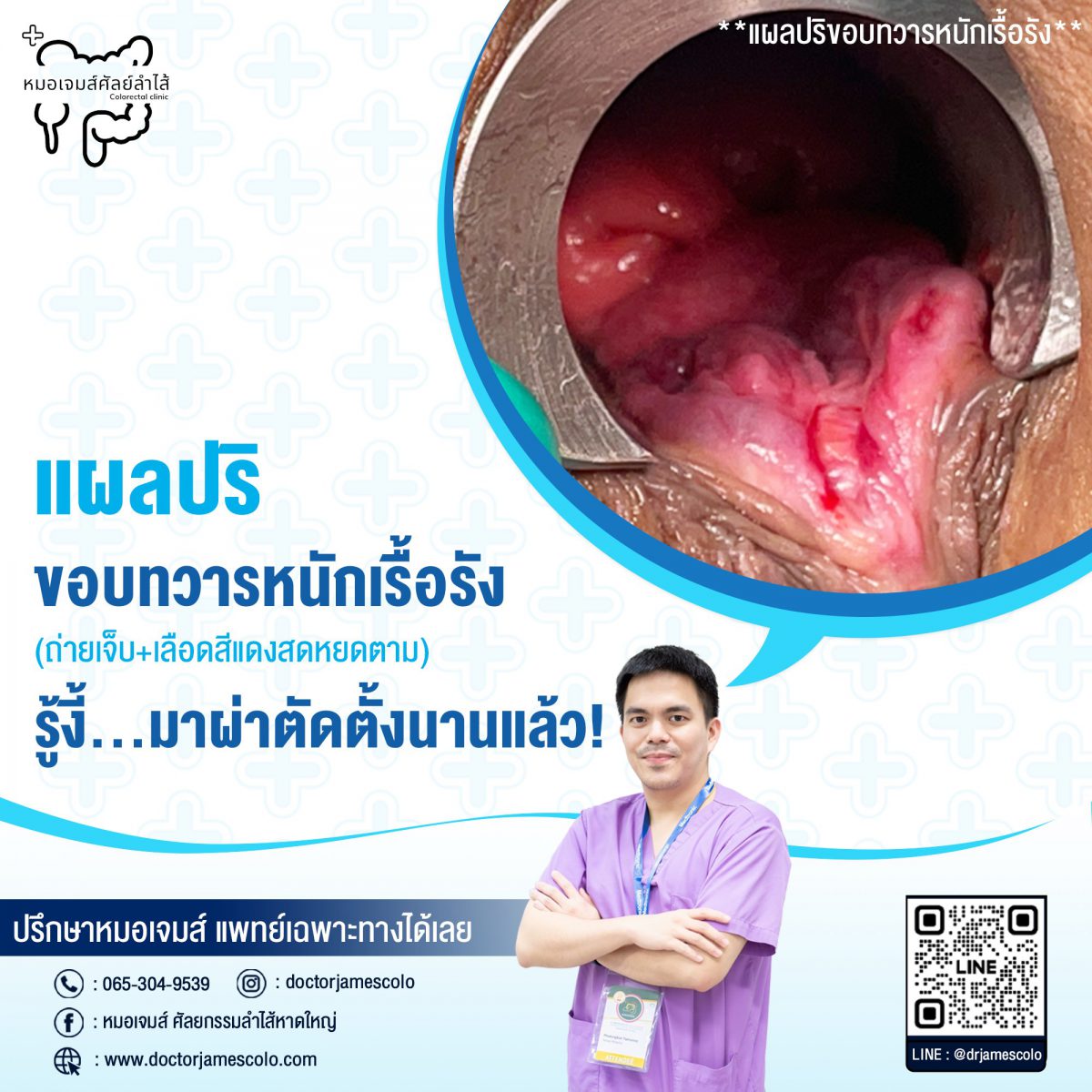
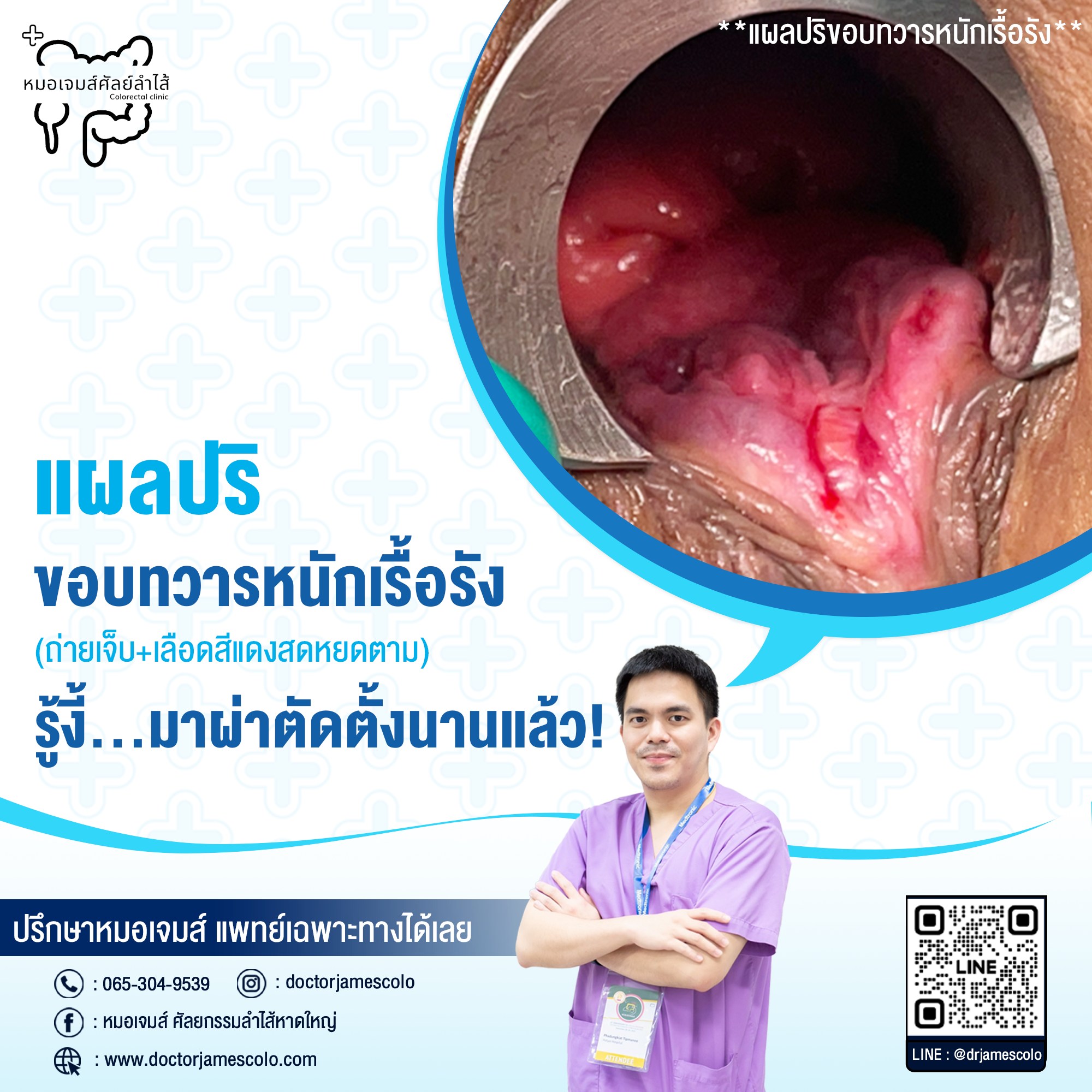
แผลปริขอบทวารหนักเรื้อรัง
แผลปริขอบทวารหนักเรื้อรัง
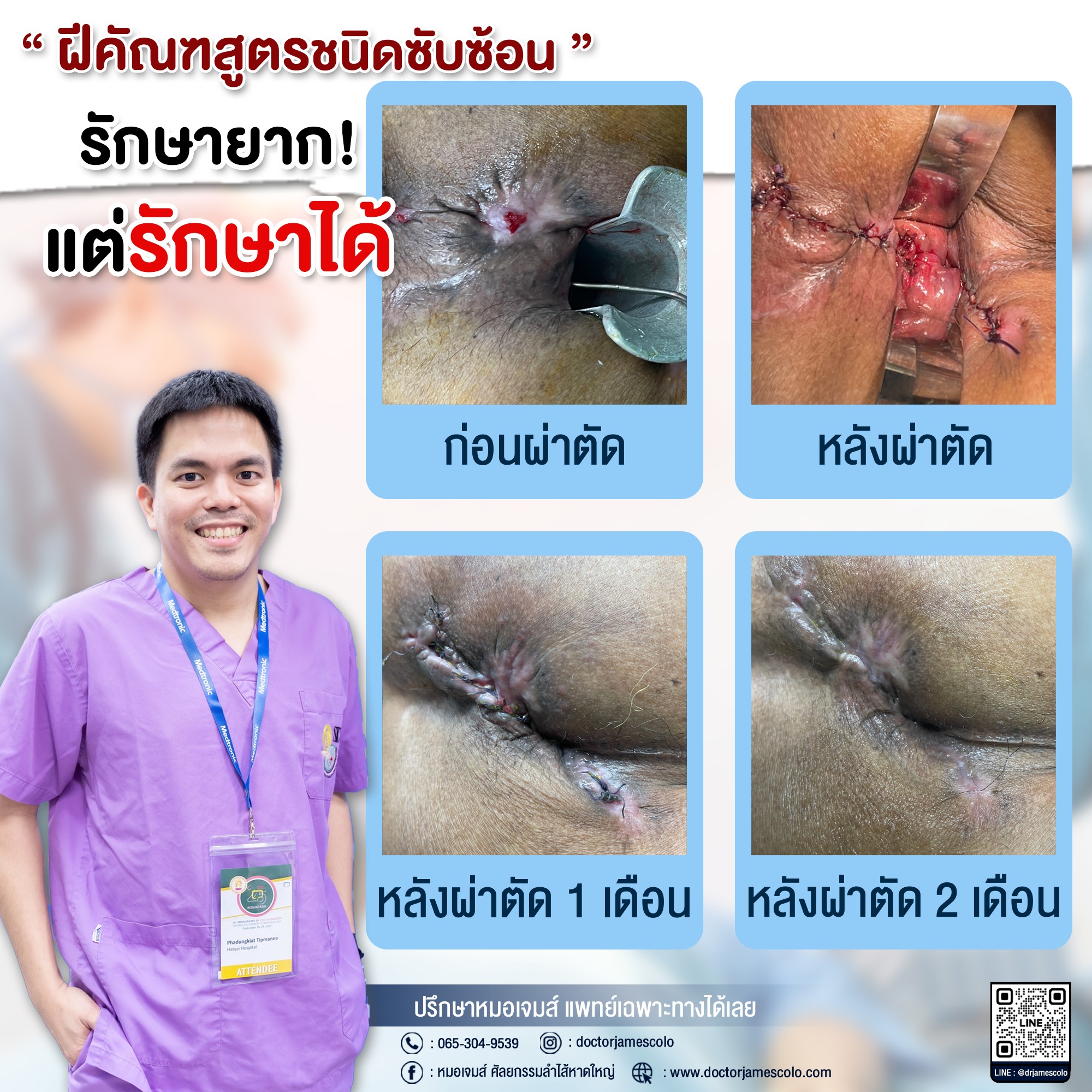
ฝีคัณฑสูตรชนิดซับซ้อน รักษายาก…แต่รักษาให้หายได้
- Post author By stweb
- Post date November 20, 2023
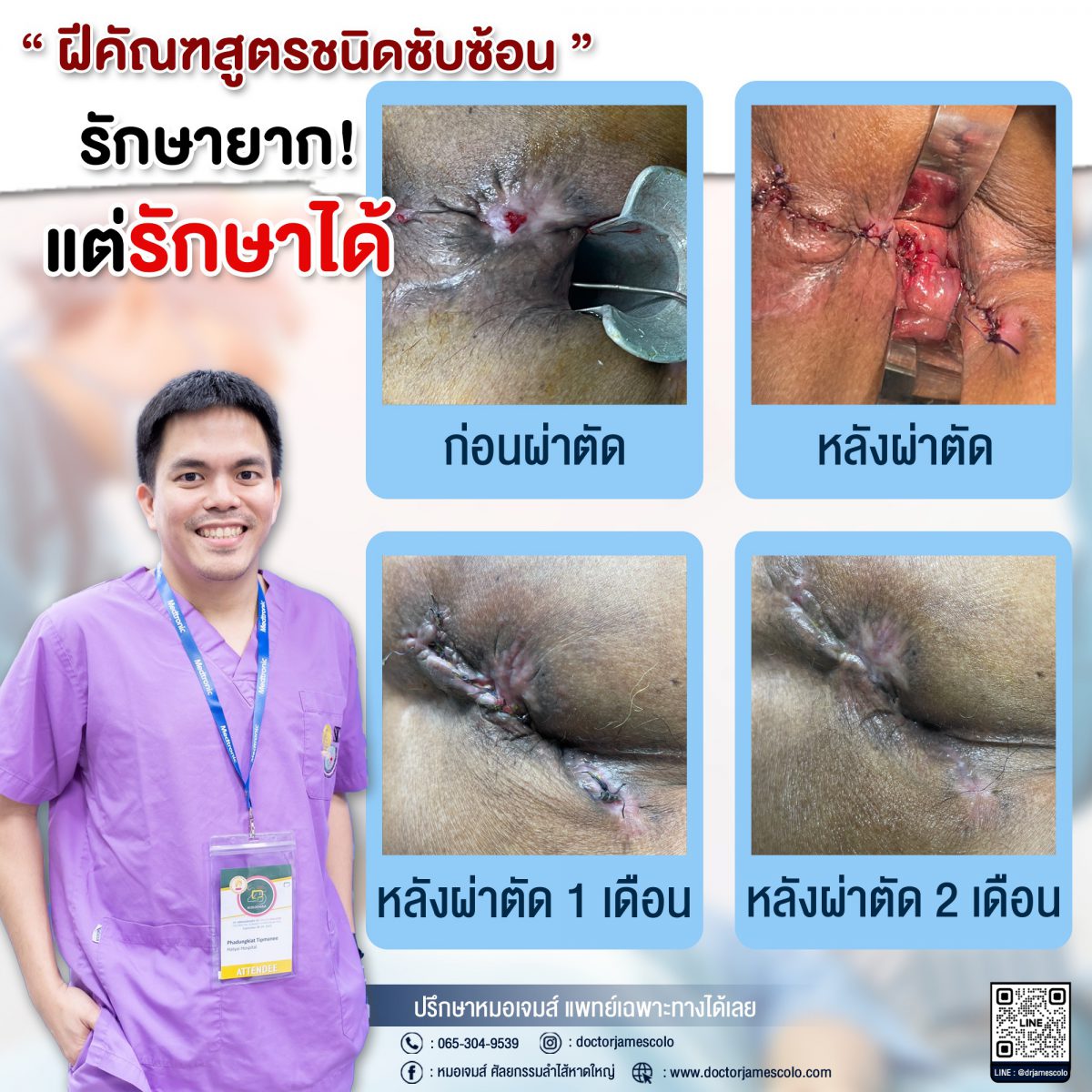
ฝีคัณฑสูตรชนิดซับซ้อน
ฝีคัณฑสูตรชนิดซับซ้อน รักษายาก…แต่รักษาให้หายได้
เคสผู้ป่วย มาโรงพยาบาลด้วยก้อนโผล่ที่ก้น 1 อาทิตย์ ปวดบวมมาก จนนั่งไม่ได้
- Post author By stweb
- Post date November 13, 2023
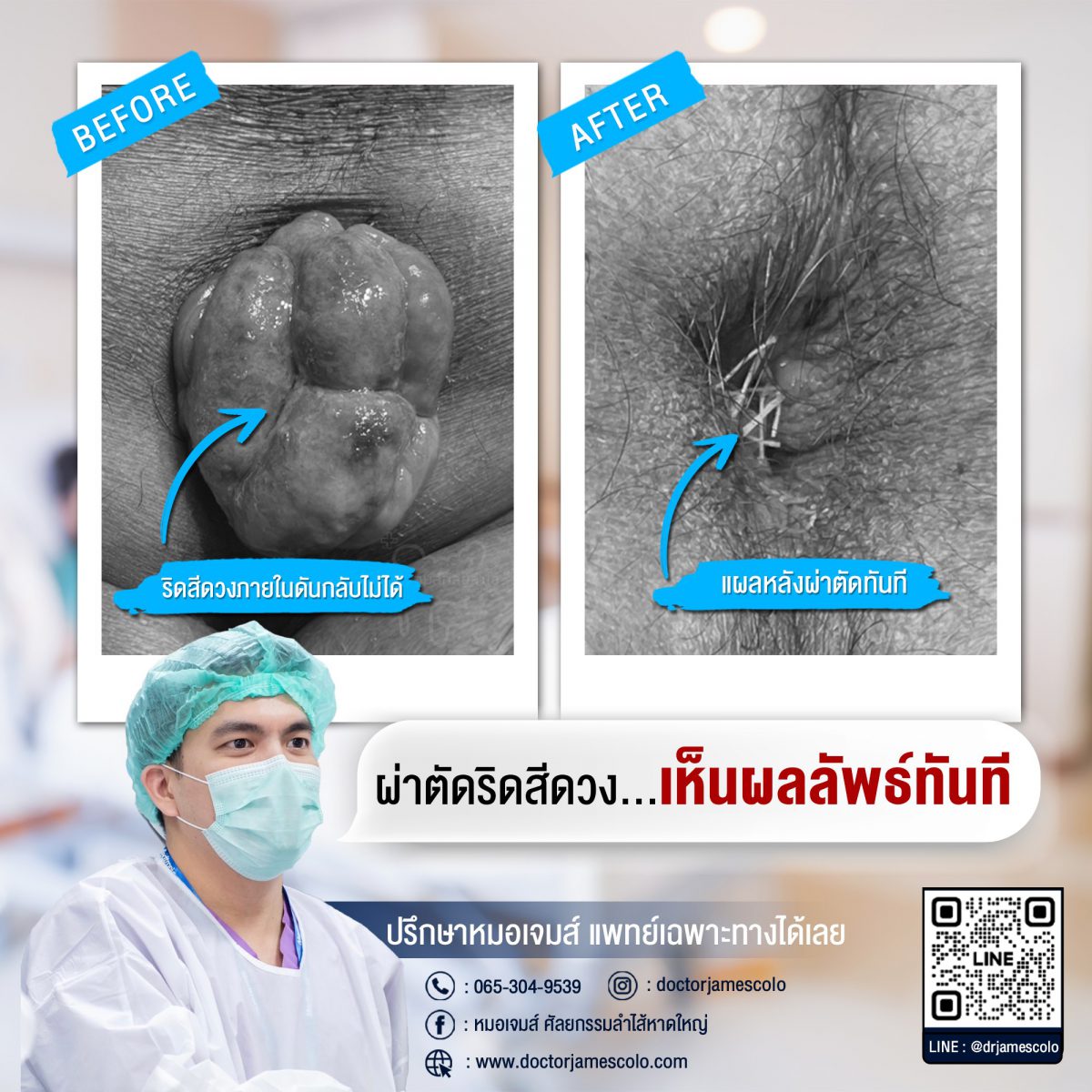
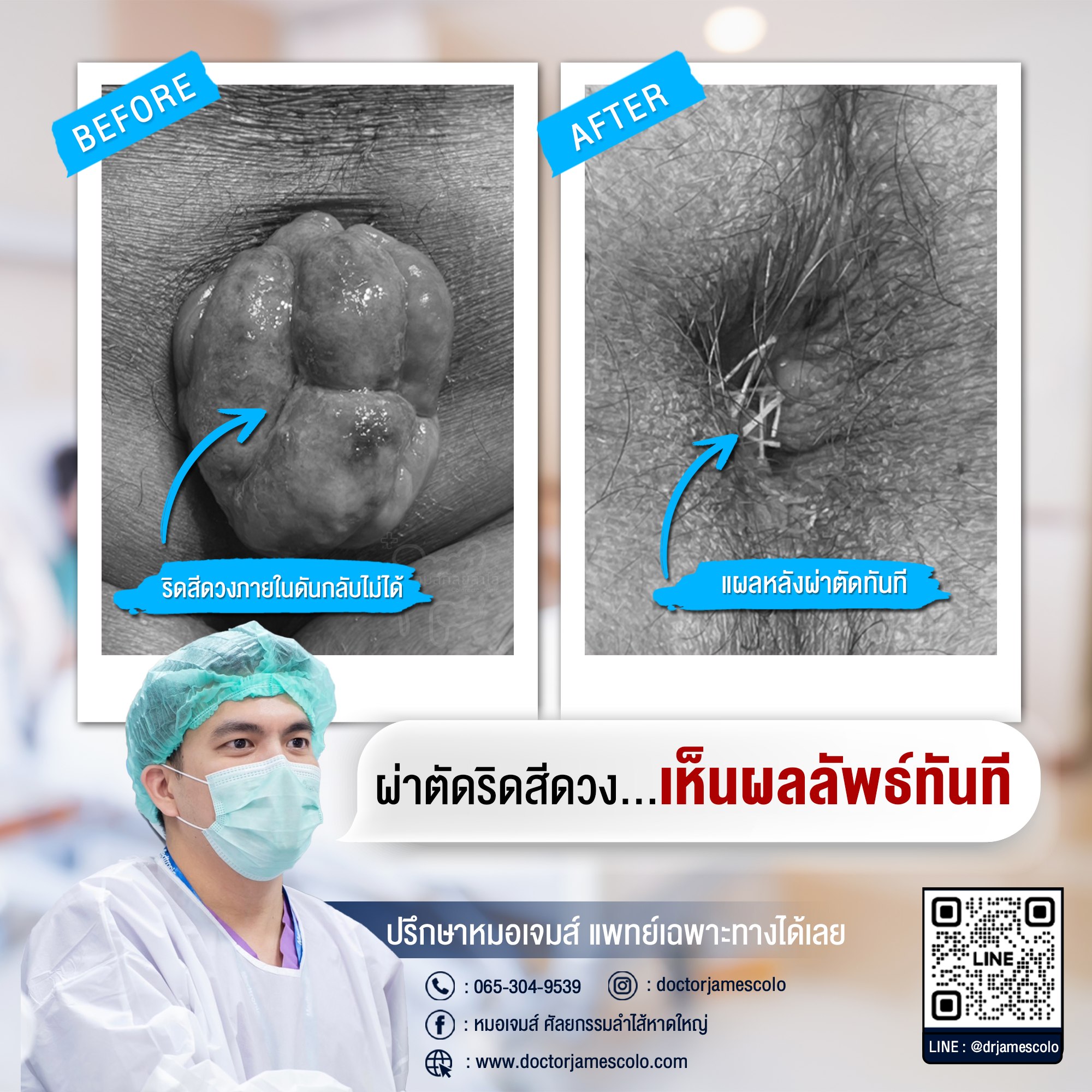
ติ่งริดสีดวง
เคสผู้ป่วย มาโรงพยาบาลด้วยก้อนโผล่ที่ก้น 1 อาทิตย์ ปวดบวมมาก จนนั่งไม่ได้ จึงตัดสินใจเข้ารับการผ่าตัดริดสีดวงทวาร
สอนแพทย์ประจำบ้านศัลยกรรม ฝึกฝนผ่าตัดในอาจารย์ใหญ่
- Post author By stweb
- Post date November 6, 2023
สอนแพทย์ประจำบ้านศัลยกรรม
สอนแพทย์ประจำบ้านศัลยกรรม ฝึกฝนผ่าตัดในอาจารย์ใหญ่
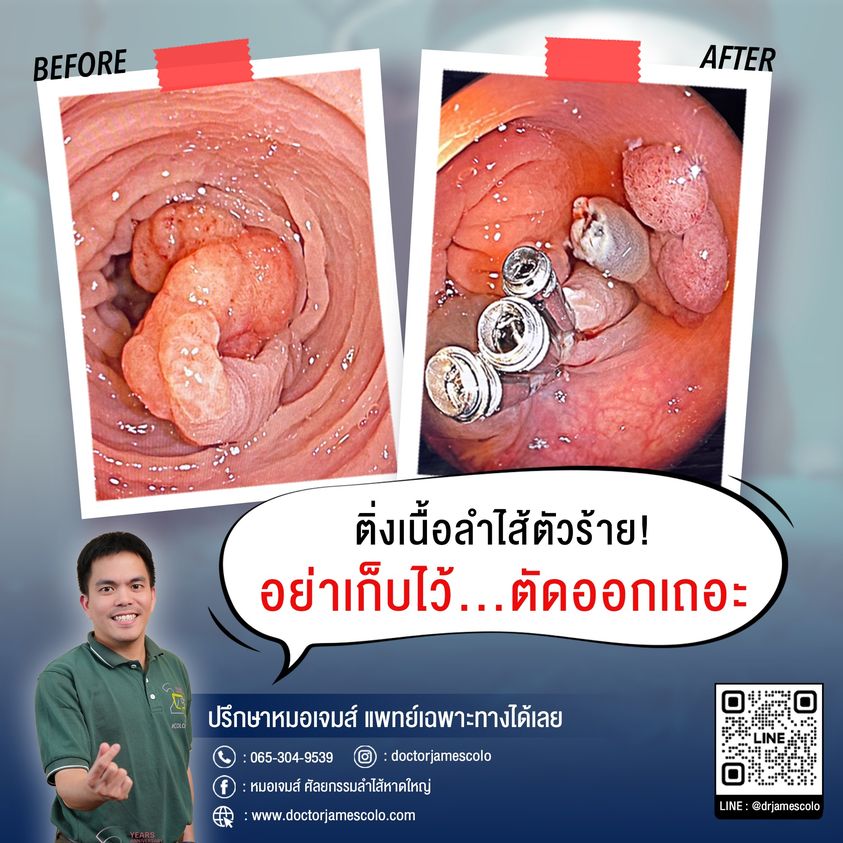
มะเร็งลำไส้โดยส่วนใหญ่ จะพัฒนาจากติ่งเนื้อในลำไส้
- Post author By stweb
- Post date October 12, 2023
ถ่ายเป็นเลือด
มะเร็งลำไส้โดยส่วนใหญ่ จะพัฒนาจากติ่งเนื้อในลำไส้ แล้วกลายเป็นก้อนมะเร็งโดยสามารถขยายตัวใหญ่ขึ้นจนทำให้เกิดลำไส้อุดตัน


ถ่ายเป็นเลือด
โรคกล้ามเนื้ออุ้งเชิงกรานอ่อนแรง


ถ่ายเป็นเลือด
ถ่ายเป็นเลือด กับ 5 สาเหตุที่พบได้บ่อย

ถ่ายเป็นเลือด กับ 5 สาเหตุที่พบได้บ่อย
- เลือดออกจากกระเปาะลำไส้ใหญ่ (Diverticular bleeding)
กลไกการเกิดของกระเปาะลำไส้ใหญ่ยังไม่เป็นที่ทราบแน่ชัด แต่เมื่อมีภาวะกระเปาะลำไส้ใหญ่อยู่แล้ว จะเสี่ยงต่อภาวะเลือดออก หรือเกิดการอักเสบได้
- ริดสีดวงทวาร (Hemorrhoid bleeding)
ลักษณะเฉพาะคือ อุจจาระออกมาก่อนหน้าสีจะปกติ แต่จะมีเลือดหยดตามหลังถ่ายเสร็จ และส่วนใหญ่มักจะไม่มีอาการปวด ถ้าไม่มีภาวะแทรกซ้อนของริดสีดวงทวาร เช่น ลิ่มเลือดอุดตันของริดสีดวงทวาร เป็นต้น
- แผลปริขอบทวารหนักเฉียบพลัน (Acute anal fissure)
ลักษณะเฉพาะของภาวะนี้คือ ถ่ายอุจจาระแข็ง ถ่ายแล้วรู้สึกเจ็บเหมือนมีอะไรบาดก้น และมีเลือดหยดตาม หลังจากถ่ายอุจจาระเสร็จ
- มะเร็งลำไส้ใหญ่และทวารหนัก (Colorectal cancer)
ลักษณะเฉพาะของภาวะนี้คือ เลือดจะปนเป็นเนื้อเดียวกันกับอุจจาระ หรือถ่ายออกมาเป็นมูกเลือด อาจจะพบร่วมกับลักษณะการขับถ่ายที่ผิดปกติไป เช่น ถ่ายอุจจาระบ่อยมากขึ้น หรือน้อยลงในแต่ละวันเมื่อเทียบกับก่อนหน้านี้ ถ่ายอุจจาระลำเล็กลง เท่าเม็ดกระสุน ลำเท่านิ้วก้อย จากเดิมเคยถ่ายได้เป็นลำเท่านิ้วโป้ง หรือถ่ายเหลว ถ่ายไม่สุด ถ้ามีภาวะใดดังที่กล่าวข้างต้น ต้องรีบมาพบแพทย์โดยด่วน
- ภาวะลำไส้อักเสบ (Colitis)
ลักษณะเฉพาะของภาวะนี้คือ มักจะมีอาการปวดท้องร่วมด้วย การอักเสบอาจจะเกิดจากภาวะการขาดเลือดบางส่วนของลำไส้ มีการติดเชื้อ หรือการอับเสบของลำไส้ที่มีสาเหตุเฉพาะ
สาเหตุที่น่ากังวลมากที่สุดคือ มะเร็งลำไส้ใหญ่และทวารหนัก ลองมาดูกันเลยว่าคนไข้แบบไหน หรืออาการแบบไหนที่เข้าข่ายความเสี่ยงของโรคนี้ ที่จะต้องเข้ารับการตรวจคัดกรองมะเร็งลำไส้ด้วยการส่องกล้อง
ถ้าท่านมีอาการดังต่อไปนี้ แนะนำให้เข้ารับการส่องกล้องตรวจหามะเร็งลำไส้ใหญ่ทันที
- ภาวะซีดไม่ทราบสาเหตุ
- ถ่ายเป็นเลือดสด
- ถ่ายลำเล็กลง เรียวลง ถ่ายเป็นะเม็ดกระสุน ท้องผูก หรือถ่ายเหลวเรื้อรัง
แต่ถ้าหากท่าน มีอายุมากกว่า 45 ปี แนะนำให้เข้ามาทำนัดเพื่อทำการตรวจคัดกรองมะเร็งลำไส้ด้วยการส่องกล้อง
หรือถ้ามีคนในครอบครัว หรือญาติเป็นมะเร็งลำไส้แนะนำให้เข้ารับการตรวจคัดกรองที่อายุ 40 ปี หรือที่ 10 ปี ก่อนอายุของคนที่เป็นมะเร็งลำไส้ในครอบครัว เช่น คุณแม่เป็นมะเร็งลำไส้ที่อายุ 42 ปี แนะนำให้ตัวท่านเข้ามารับการตรวจคัดกรองมะเร็งลำไส้ที่อายุ 32 ปี (42 – 10 = 32 ปี) เป็นต้น
มะเร็งลำไส้ใหญ่และทวารหนักเกิดจากอะไร และรักษายังไงกันนะ?
- Post author By stweb
- Post date September 27, 2023
มะเร็งลำไส้ใหญ่และทวารหนัก
มะเร็งลำไส้ใหญ่และทวารหนักเกิดจากอะไร และรักษายังไงกันนะ?

มะเร็งลำไส้ใหญ่และทวารหนักเกิดจากอะไร และรักษายังไงกันนะ?
สาเหตุของการเกิดมะเร็งลำไส้ใหญ่และทวารหนักยังไม่เป็นที่แน่ชัด อาจจะเกิดจากการมีพันธุกรรมที่เปลี่ยนแปลงจากการส่งต่อในเครือญาติ หรือเกิดขึ้นเองในตัวบุคคลโดยที่ไม่มีประวัติคนในครอบครัวเป็นมะเร็งลำไส้ก่อนหน้านี้ หรืออาจจะมีภาวะเสี่ยงจากการกินเนื้อสัตว์ปริมาณมาก กินผักน้อย หรือมีภาวะน้ำหนักเยอะเกินเกณฑ์ แต่สิ่งเหล่านี้ล้วนเป็นเพียงปัจจัยเสี่ยงเท่านั้น อาจจะไม่ได้ส่งผลโดยตรงในผู้ป่วยทุกราย
การเกิดของมะเร็งลำไส้ใหญ่และทวารหนัก ส่วนใหญ่แล้วจะเริ่มมาจากการเกิดติ่งเนื้อในลำไส้ และทิ้งไว้ประมาณ 5-15 ปี โดยไม่ได้รับการรักษาหรือตัดออก ติ่งเนื้อเหล่านี้จะพัฒนาและเปลี่ยนรูปร่างหน้าตากลายเป็นมะเร็ง อีกทั้งพอกลายเป็นก้อนเนื้อมะเร็งจะค่อยๆกินลึกลงเข้าไปในชั้นผนังลำไส้ใหญ่ จนกระทั่งลุกลามเข้าไปในทางเดินน้ำเหลือง เส้นเลือด และเส้นประสาท จนทำให้มะเร็งกระจายไปที่ต่อมน้ำเหลือง และกระจายตามกระแสเลือดไปหยุดและโตอยู่ที่ตับ หรือปอด จนกลายเป็นมะเร็งลำไส้ระยะลุกลามในที่สุด
จากข้างต้นจะเห็นว่าถ้าเราตัดไฟตั้งแต่ต้นลม โดยการเข้ามาตรวจคัดกรองมะเร็งลำไส้ใหญ่และทวารหนักโดยการส่องกล้องและตัดติ่งเนื้อ มะเร็งลำไส้จะสามารถหายขาดได้ โดยไม่ต้องเข้ารับการผ่าตัดใหญ่หรือเสี่ยงต่อการมีทวารเทียมทางหน้าท้อง โดยทุกท่านสามารถเข้าไปอ่านบทความเรื่องถ่ายเป็นเลือด ซึ่งผมได้อธิบายลักษณะคนไข้และอาการที่เข้าข่ายภาวะเสี่ยงต่อการเป็นมะเร็งลำไส้ใหญ่และทวารหนักที่ต้องเข้ารับการคัดกรองด้วยการส่องกล้อง
การรักษาจะแบ่งมะเร็งลำไส้เป็น 2 อย่างชนิด คือ มะเร็งลำไส้ใหญ่และมะเร็งลำไส้ตรง ซึ่งการรักษาจะแตกต่างกันเล็กน้อย ในที่นี้จะขอพูดมะเร็งในระยะที่ 1-3 ก่อนนะครับ (ยังไม่ใช่มะเร็งลำไส้ระยะแพร่กระจาย)
- มะเร็งลำไส้ใหญ่ การรักษาหลักคือการผ่าตัดเพื่อทำให้หายขาด โดยการผ่าตัดผ่านกล้องหรือแบบเปิดหน้าท้อง ซึ่งจะต้องเอาก้อนเนื้อมะเร็งและต่อมน้ำเหลืองที่โตออกไปทั้งหมด เพื่อผลลัพธ์ทางมะเร็งวิทยาที่ดีที่สุดสำหรับคนไข้ และอาจจะตามด้วยการให้ยาเคมีบำบัดหลังผ่าตัด ซึ่งจะต้องพิจารณาจากผลชิ้นเนื้อที่ตัดออกมาอีกครั้ง
- มะเร็งลำไส้ตรง การรักษาหลักยังคงเป็นการผ่าตัด แต่จะแตกต่างตรงที่ถ้าก้อนมะเร็งโตมาก หรือพบการแพร่กระจายไปที่ต่อมน้ำเหลืองแล้วนั้น จะต้องทำการรักษาด้วยการฉายแสงและให้ยาเคมีบำบัดก่อนทำการผ่าตัด เพื่อลดการกลับมาเป็นซ้ำของมะเร็งหลังการผ่าตัด โดยการผ่าตัดในปัจจุบันจะเป็นการผ่าตัดผ่านกล้อง หรือแบบเปิดหน้าท้อง และอาจจะตามด้วยการให้ยาเคมีบำบัดหลังผ่าตัด ซึ่งจะต้องพิจารณาจากผลชิ้นเนื้อที่ตัดออกมาอีกครั้งเช่นกัน
*** สิ่งที่คนไข้กังวลมากที่สุดคือ จะสามารถถ่ายทางก้นได้อีกไหม หรือจะสามารถผ่าตัดแบบเก็บก้นได้ไหม หมอต้องบอกให้เข้าใจแบบนี้ครับว่าการรักษาในปัจจุบันเรามีความรู้ความเข้าใจในตัวโรคมะเร็งมากขึ้น และพัฒนาเทคนิคการผ่าตัดได้ดีมากขึ้น ส่งผลให้สามารถทำการผาตัดโดยการเก็บก้นได้มากขึ้น อีกทั้งยังได้ผลลัพธ์ทางมะเร็งวิทยาที่ดีอีกด้วย
การรักษามะเร็งลำไส้ใหญ่และลำไส้ตรงในปัจจุบัน เป็นการรักษาแบบเฉพาะตัวบุคคลมากขึ้น หมายถึงแม้ว่าคน 2 คนจะเป็นมะเร็งลำไส้ใหญ่และทวารนหักในระยะเดียวกัน แต่ลำดับขั้นตอนการรักษาเพื่อให้ได้ผลลัพธ์ทางมะเร็งวิทยาที่ดีที่สุดสำหรับคนไข้แต่ละคนอาจจะแตกต่างกัน ขึ้นกับความรู้ ความเข้าใจของแพทย์และทีมแพทย์ที่ทำการรักษา
ต่อมาหมอจะพูดถึงการรักษามะเร็งลำไส้ระยะแพร่กระจาย…
มักจะมีคำถามที่ว่า “มะเร็งลำไส้ระยะสุดท้าย…ยังรักษาได้อีกไหม?”
ในอดีตมีความเข้าใจที่ว่าถ้าเป็นมะเร็งลำไส้ระยะสุดท้าย หรือระยะแพร่กระจาย จะไม่สามารถรักษาได้ หรือไม่ก็รักษาด้วยยาเคมีบำบัดและเปลี่ยนสูตรไปเรื่อยๆ แล้วรอเวลาในวาระสุดท้ายอย่างเดียว
แต่เดี๋ยวก่อนครับ…ความเข้าใจแบบนี้ในปัจจุบันเป็นความเข้าใจที่ไม่ถูกต้องซะทีเดียว
มะเร็งลำไส้แม้ว่าจะกระจายไปที่ตับหรือที่ปอดแล้วนั้น ยังสามารถรักษาได้ ถ้าตัวโรคมะเร็งสามารถผ่าตัดออกได้ทั้งหมด โดยจะต้องใช้ทีมหมอหลายๆแผนกมาช่วยกันดูแลผู้ป่วย เพราะถ้าสามารถผ่าตัดตัวโรคมะเร็งออกได้ทั้งหมด จะทำให้ผู้ป่วยมีโอกาสรอดชีวิตโดยที่ปราศจากโรคมะเร็งมากยิ่งขึ้น เมื่อเทียบกับให้การยาเคมีบำบัดเพียงอย่างเดียว หรือไม่ได้รับการรักษาใดๆเลย
อีกทั้งในปัจจุบันมีการพัฒนายาพุ่งเป้า(Targeted therapy) หรือยากระตุ้นภูมิคุ้มกัน(Immuno-therapy) เพื่อมาสู้กับโรคมะเร็งลำไส้ โดยที่ผลลัพธ์มีตั้งแต่มะเร็งลำไส้มีขนาดเล็กลง โตช้าลง ทำให้ผู้ป่วยอยู่ได้นานมากขึ้น หรือจนถึงขนาดที่ว่ามะเร็งลำไส้หายไปทั้งหมดโดยที่ผู้ป่วยไม่ต้องเข้ารับการผ่าตัดเลยก็มี และทำให้มีโอกาสอยู่รอดโดยปราศจากมะเร็งที่มากยิ่งขึ้น
เห็นไหมครับว่า…ปัจจุบันการรักษามะเร็งลำไส้มีการพัฒนาไปไกลมาก ไม่ใช่อยู่แค่ที่ว่าผ่าตัดได้หรือไม่ได้ หรือการให้ยาเคมีบำบัดเพียงอย่างเดียว แต่เรายังมีถ้าเลือกอีกหลายอย่างที่สามารถช่วยผู้ป่วยมะเร็งลำไส้ ให้มีโอกาสอยู่รอดและปลาศจากโรคมะเร็งได้มากยิ่งขึ้น
การรักษามะเร็งลำไส้ในปัจจุบัน ควรจะมองไปถึงเรื่องพันธุกรรมของตัวมะเร็ง และการเลือกผู้ป่วยแต่ะละคนให้เหมาะสมกับประเภทการรักษามากที่สุด เพื่อผลลัพธ์ที่ดีที่สุดสำหรับผู้ป่วย
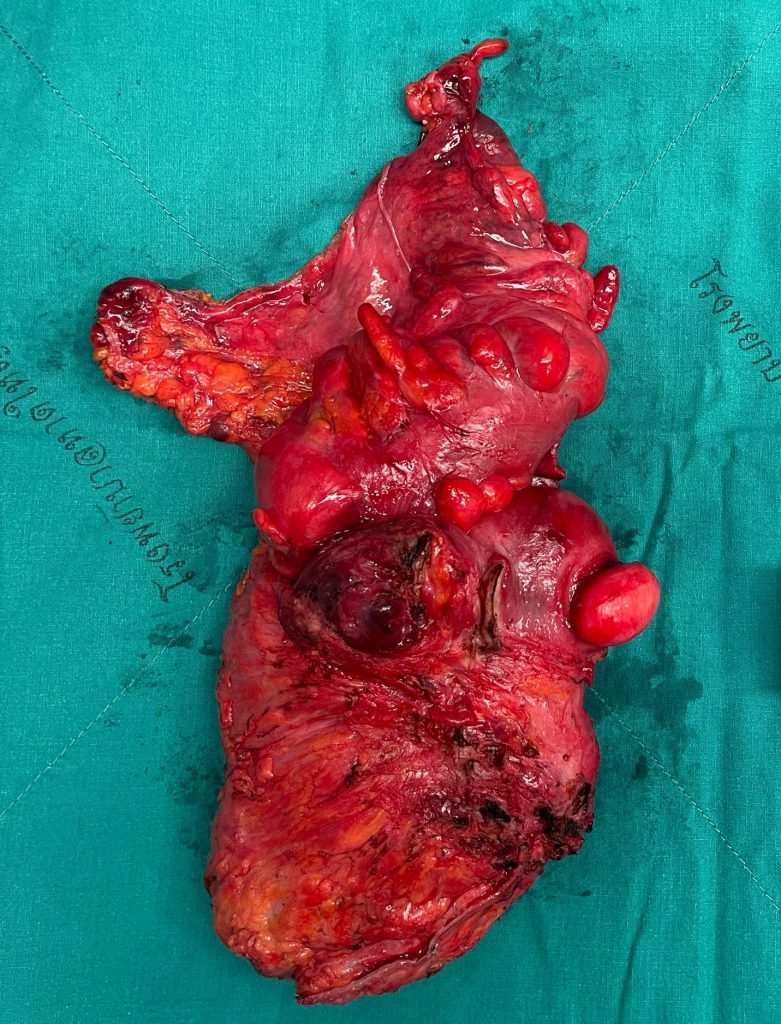
รูป 1 มะเร็งลำไส้ตรงกินเข้าไปในมดลูก
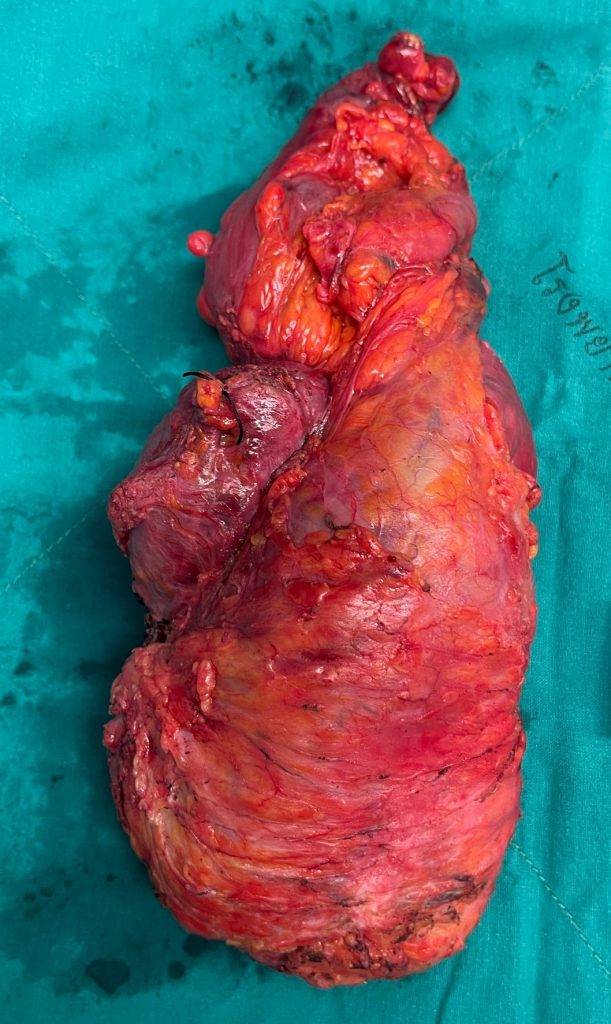
รูป 2 มะเร็งลำไส้ตรงกินเข้าไปในมดลูก
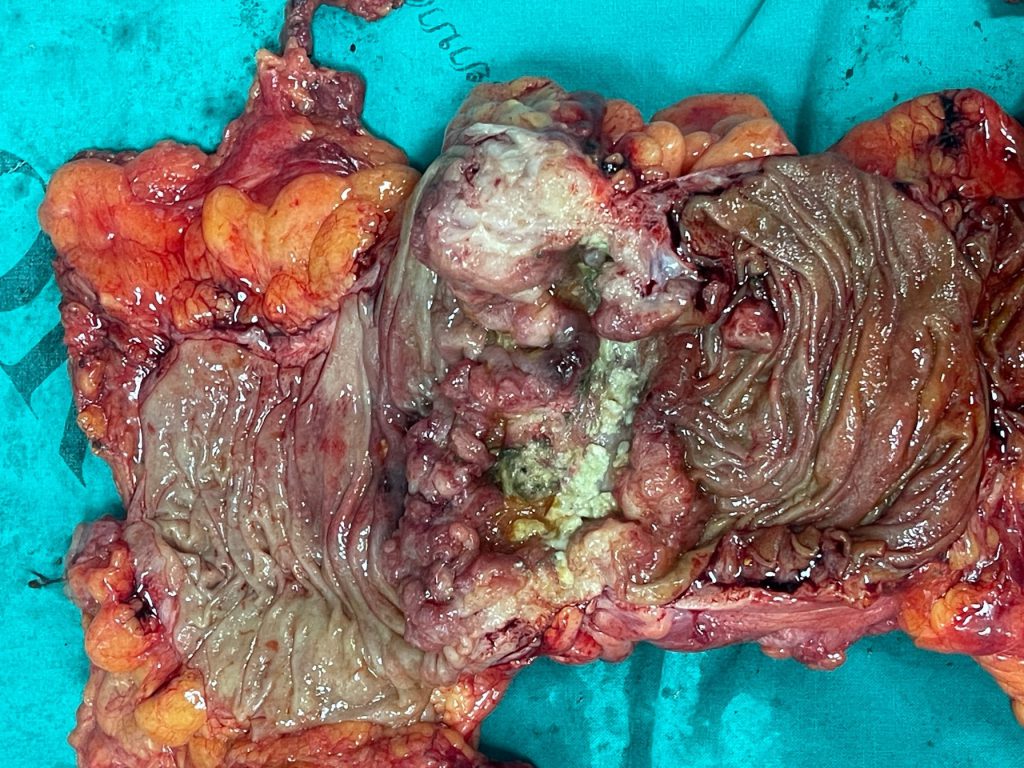
รูป 3 เนื้องอกมะเร็งลำไส้ใหญ่(ภายในลำไส้ใหญ่)
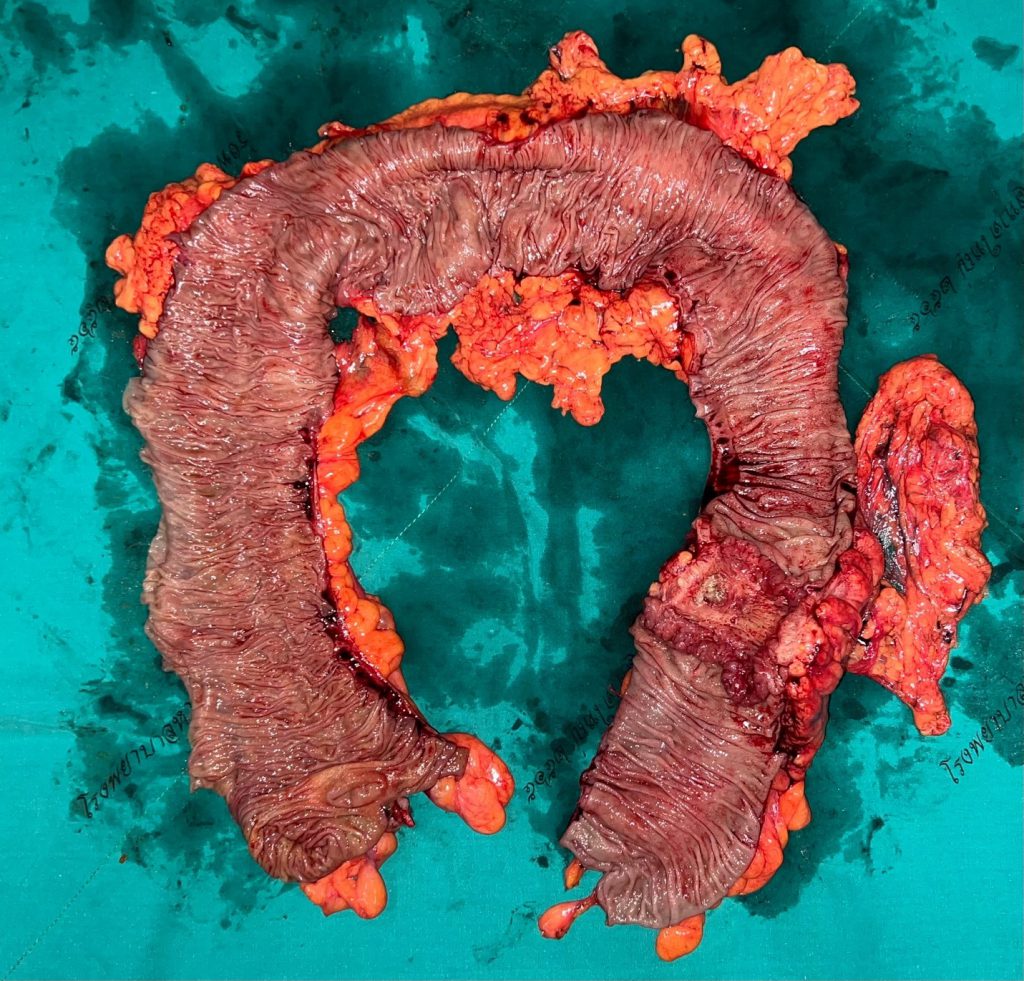
รูป 4 เนื้องอกมะเร็งลำไส้ใหญ่(ภายในลำไส้ใหญ่)
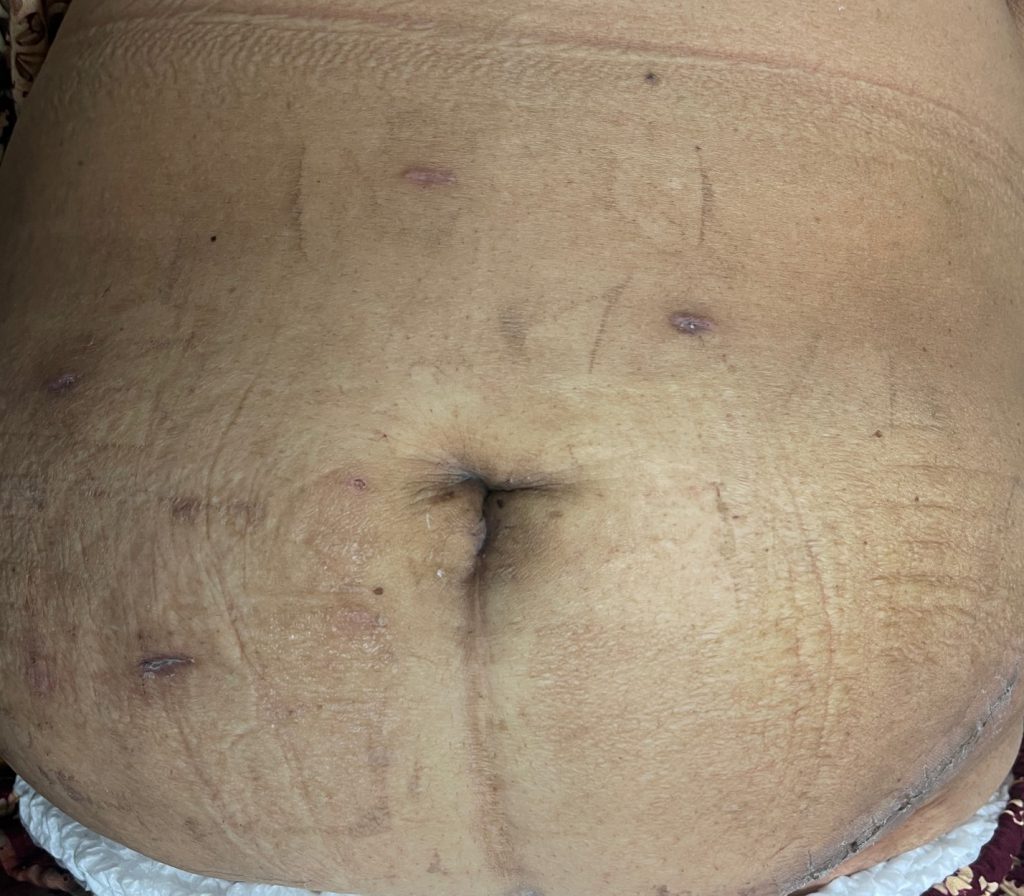
รูป 5 แผลผ่าตัดผ่านกล้อง หลังผ่าตัด 6 อาทิตย์
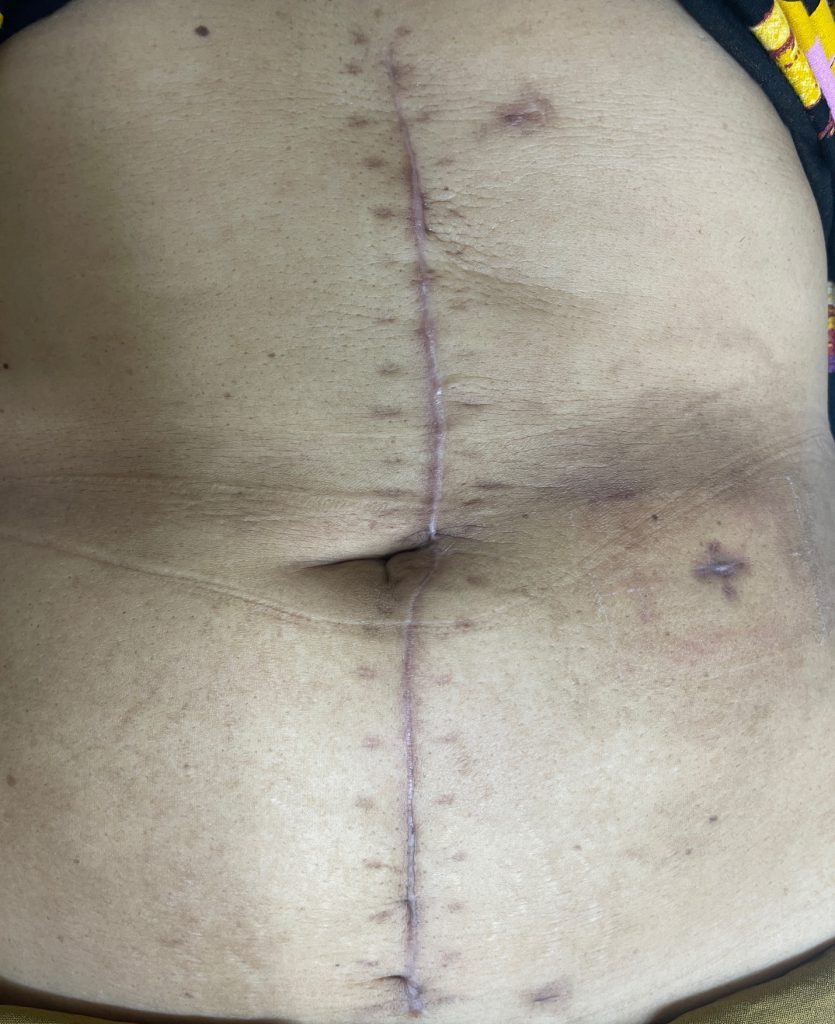
รูป 6 แผลผ่าตัดแบบเปิดหน้าท้อง หลังผ่าตัด 6 อาทิตย์